Стенозирующий лигаментит.
(Болезнь Нотта. Стенозирующий тендовагинит сгибателей пальцев кисти. Щелкающий палец. Пружинящий палец.)
Стенозирующий лигаментит – это заболевание сухожилия сгибателя пальца и окружающих его связок. На первых этапах – разгибание пальца возможно, но оно происходит со «щелчком» (отсюда название «щелкающий палец»). В последующем полное разгибание пальца становится невозможным.
История. В 1850 г. Нотта впервые описал заболевание, при котором больные отмечали некоторое препятствие при попытках согнуть или разогнуть палец, в области основания пальца выявлялось плотное опухолевидное образование, при надавливание на которое отмечалась болезненность. Также иногда при движении пальца отмечался щелчок. Нотта назвал это заболевание «щелкающий палец». В 1887 г. Шенберн делает первую операцию, которая состояла в рассечении «патологического тяжа». В последующие годы появляется большое количество сообщений, посвященных хирургическому лечению этого заболевания. В 1923 г. появляется первая публикация по данному вопросу в русскоязычной литературе (Шнее А. Я.) В 1996 году Н.П. Шастиным предложен и начал применяться метод «малоинвазивной лигаментотомии».
Причины заболевания недостаточно изучены. Считают, что у взрослых это заболевание возникает при микротравматизации, перенапряжении рук, особенно в производстве. Отмечают связь с воспалительными процессами, ревматизмом. Некоторые авторы говорят о наследственной предрасположенности. Подтверждения этих данных применительно к практике детского возраста мы не имеем.
Заболевание проявляет себя ограничением при сгибательно-разгибательных движениях пальца, ощущением щелчка при движении, наличием плотного, округлого образования в области основания пальца. На первой стадии заболевания выявляется щелканье пальца, ограничение подвижности; на второй – палец можно разогнуть, но для этого приходится применить усилие; на третьей палец принимает фиксированное положение из-за невозможности его разогнуть. Если лечение не проводится, на четвертой стадии, отмечается вторичная деформация сустава и ограничение подвижности становится необратимым.
У детей это заболевание встречается как правило в возрасте 1 – 3 лет и почти исключительно на 1-х пальцах кистей рук. Объяснения этому факту, также как и причины возникновения заболевания до сих пор не найдено. Первая стадия, когда палец «щелкает» нередко проходит незамеченной и родители обращают внимание на то, что палец не разгибается. Диагноз врач ставит на основании осмотра ребенка. Никакие дополнительные методы обследования не требуются.
Консервативное лечение проводится амбулаторно под наблюдением поликлиники. Оно применяется, как правило, в случаях, когда разгибание пальца затруднено, но еще возможно и заключатся в выполнении физиотерапевтических процедур и лекарственных компрессов. Проводят гимнастику, пневмомассаж рук, прогревания, ванны, электрофорез с препаратами, улучшающими микроциркуляцию (лидазой, трилоном Б, 3% раствором KI), аппликации с парафином, ионофорез, покой, иммобилизация конечности. Наибольшую популярность получило лечение инъекциями гидрокортизона в область утолщения или под кольцевидную связку. После этого применяют марганцовые ванны, массаж, лечебную физкультуру. В течение месяца на ночь накладывают шину. Лечение проводят длительно в течение нескольких месяцев. В случае, если оно не принесло успеха проводят оперативное лечение.
Оперативное лечение проводят в условиях хирургического стационара, куда госпитализируют ребенка после выполнения необходимого набора анализов. Операция выполняется под наркозом и заключается в удалении фрагмента связки, препятствующей движению сухожилия. Срок пребывания в больнице 3 – 4 дня. Швы снимают через 7 – 10 дней. При необходимости проводят физиотерапевтические процедуры. Стоимость такой операции в Центральном Институте травматологии и ортопедии им. Н.Н. Приорова для граждан России – 25900 р. (http://www.cito-priorov.ru/price/10otd.html).
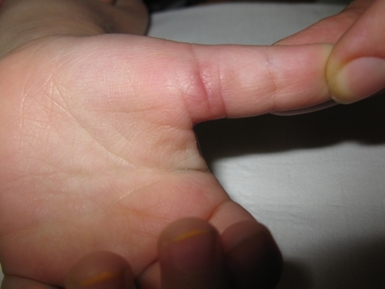
Рубец после классической операции
Метод Н.П. Шастина состоит в том, что связка, препятствующая движению пальца, рассекается без широкого разреза кожи через точечный прокол с помощью специального инструмента одноразового использования (патент на изобретение РФ № 2308896). Операция производится в амбулаторных условиях, под местной анестезией и занимает 5 – 10 минут. Ребенок начинает пользоваться оперированным пальцем с первых минут после операции, чему способствует хорошее обезболивание и малая травматичность вмешательства. Раннее начало движений является профилактикой вторичного рубцового стенозирования сухожильного влагалища. В послеоперационном периоде при благоприятном течении процесса больного осматривают один раз на 2-3 сутки после манипуляции. В дальнейшем наблюдении и физиотерапевтическом лечении необходимости, как правило, не возникает.
После операции в момент окончания действия обезболивания в течение 1 – 3 часов у ребенка могут отмечаться умеренные боли, но в ряде случаев этот момент проходит незаметно. При необходимости ребенку можно дать парацетамол или анальгин в возрастной дозировке.
Через сутки после операции повязку снимают. У основания пальца, может быть небольшой отек и гематома (синяк). Точечную ранку в зоне прокола (2 – 3 мм.) следует обработать раствором бриллиантовой зелени («зеленкой») несколько раз в течение 2 дней. Повязку можно больше не накладывать. Мыть руки с мылом можно с 3 – 4 дня после операции. Следует следить за чистотой рук ребенка. В первое время после операции возможно незначительное ограничение объема разгибания пальца (по сравнению со здоровым). Полный объем движений восстанавливается через некоторое время.

